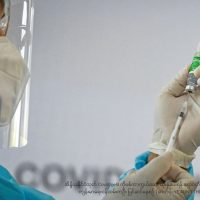
မြန်မာနိုင်ငံနှင့် ကိုဗစ်ကာကွယ်ဆေး ထိုးနှံနိုင်မှု အလားအလာ
မြန်မာနိုင်ငံက အခုအချိန်မှာ လူပေါင်း ၁ ဒသမ ၇ သန်းကို ကာကွယ်ဆေး ထိုးနှံ ပြီး…
မျှဝေခြင်းနှင့် ပတ်သက်၍
ဝေးလံသီခေါင်သော ပြည်နယ်တခုတွင်သာ လွှင့်သည့် ရေဒီယိုလိုင်းအတွက် ကိုဗစ်-၁၉ဆိုင်ရာမေးခွန်းများ ဖြေဆိုပေးခဲ့ရဖူးပါသည်။ စုံလင်သော၊ ဖြေပေးသူပင် စိတ်ဝင်တစား အပျင်းပြေရသော မေးခွန်းများလည်းပါသည်။ မူရင်းက တိုင်းရင်းသား ဘာသာဖြင့်မေးသည်ကို မြန်မာလိုပြန်မေးပေး၍ ဖြေဆိုရသည်။ မေးခွန်းတခုက မထူးသော်လည်း ဆန်း၏။
“ဒီရောဂါက ပိုးကြောင့်ဖြစ်တာလို့ ဆိုတယ်”
“ဟုတ်ကဲ့” (အင်း၊ သိကြသားပဲ)
“ဒါဆိုရင် ပိုးအဝင်ခံထားရတဲ့ လူဆီကနေ နောက်ထပ် တယောက်ဆီကို ပိုးတွေရောက်သွားရင် နောက်လူကို ရောဂါကူးစက်မှာပေါ့”
“ဟုတ်တာပေါ့” (ကောင်းလိုက်တာ၊ ကြည့်စမ်း၊ တောင်တန်းဒေသ တိုင်းရင်းသားတွေတောင် ဒါလောက်ထိ သိနေကြမှကိုး)
“အဲဒါဆိုရင် ဒီလူ့ဆီမှာရှိတဲ့ပိုးက နောက်ထပ် လူတွေအများကြီးဆီ ရောက်သွား၊ ကူးသွားရင် သူ့ဆီကပိုးတွေ လျော့သွားပြီး သူ့ရောဂါ ပျောက်သွားမှာပေါ့နော်”
“အင် … အဲဒီလို ဟုတ်ဘူးလေ” (သေပြီ ဆရာ)
ယင်းသို့ဖြင့် ရောဂါပိုးဆိုသည်မှာ ပွားများနိုင်ကြောင်း၊ နောက်လူတယောက်ထံသို့ ကူးသွားသော်လည်း မိမိအထဲတွင် နည်းသွားမည်မဟုတ်ကြောင်းတွေကို ရှင်းပြရတော့သည်။ ပစ္စည်းတွေ စုထားသကဲ့သို့ မဟုတ်ကြောင်း၊ တိရစ္ဆာန်မွေးမြူထားသကဲ့သို့ ဖြစ်ကြောင်းလည်း ဥပမာပေးရသည်။ နားလည်သွားမည်ဟုတော့ မျှော်လင့်မိပါသည်။ သို့သော် ဤအစီအစဉ်ကို ဘယ်နှယောက် ကြားမည်လဲ။ ဘယ်နှယောက် နားထောင်မိမည်လဲ။
ကြံကြံဖန်ဖန်ဟု ထင်ရသော်လည်း တကယ်က သည်အဖြစ်မျိုး ကြုံခဲ့ဖူးပြီးသား ဖြစ်ပါသည်။ ၁၉၈၀-၉၀ ပြည့်နှစ်ပိုင်းများတွင် “အေအိုင်ဒီအက်စ်” ဟု အများသိခဲ့ကြ သည့် “အိပ်ချ်အိုင်ဗီ”ပိုး ကူးစက်ခံရသည့်ရောဂါက ကမ္ဘာ့ကပ်ရောဂါအဖြစ် ပျံ့နှံ့လာခဲ့ပြီး မြန်မာနိုင်ငံသို့ပါ ရောက်ရှိခဲ့၏။ ၂၀ဝ၀ ပြည့်လွန်နှစ်များ၌ ပြည်နယ်တခုတွင် ထူးခြားသော ကိစ္စရပ်တခု ကြုံခဲ့ရဖူးပါသည်။ ထိုစဉ်က ဆေးဝါးကုသမှုများ ယခုခေတ်လို အလွယ်တကူ မရနိုင်ခဲ့ကြသေးပါ။ ကူးစက်သူအများစု အသက်ဆုံးရှုံးရသည်သာ။ လူတဦးသည် တိုင်းတပါးသို့ သွားရောက်အလုပ်လုပ်ကိုင်ခဲ့ရင်း အိပ်ချ်အိုင်ဗီပိုး ကူးစကခံရသည်။ ထိုလူတွင် ယုံကြည်ချက်တခု ရှိနေသည်။ သူ့ထံတွင် ရောဂါပိုးရှိနေပြီ။ ထိုပိုးများကို အခြားသူများထံ အနည်းငယ်စီခွဲဝေပေးလိုက်ခြင်းအားဖြင့် သူ့ထံတွင် တဖြည်းဖြည်း နည်းသွားမည်။ သို့ဖြင့် သူ အသက်ချမ်းသာရာရနိုင်မည်ဟု ထင်မြင်နေခြင်းပင်။ ထိုထင်မြင်ချက်ဖြင့် အခြားသူများထံ လိင်ကိစ္စမှတဆင့် ရောဂါ ကူးရာကူးကြောင်း ပြုမူနေခဲ့သည်။ နှစ်သိမ့်ဆွေးနွေးပေးသူ၊ ပညာပေးနိုင်သူနှင့် ဆုံမိချိန်တွင်မှ သူ့အယူအဆကို ပြင်ပေးနိုင်ခဲ့သည်။ ဘာကြောင့် ဤသို့ အယူအဆလွဲရသနည်း။ သိပ္ပံပညာရပ်များဖြစ်သော ဆေးပညာနှင့် ဇီဝဗေဒဘာသာရပ်တွင် အရေးကြီးသော သီအိုရီတခု ရှိသည်။ (Germ theory) ပိုးမွှားများကြောင့် ရောဂါဖြစ်ပွားရ၊ ကူးစက်ရသည် ဆိုသည့် အသိအမြင်၊ အယူအဆပင်။ ခေတ်မီသိပ္ပံပညာများကို သိမထားသောကြောင့်၊ သို့မဟုတ် မယုံကြည်သောကြောင့်၊ သို့မဟုတ် အခြား ရှုမြင်ယုံကြည်ပုံများက လွှမ်းမိုးထား လွန်းသောကြောင့် ထိုသီအိုရီကို လက်မခံ၊ နားမလည်သူများ ရှိနေကြသေးသည်ကို မကြာခဏ ကြုံရသည်။ ရေချိုးမှား၍၊ ဘာစားလိုက်မိ၍၊ ခေါင်းလျှော်မိ၍၊ ဘယ်သူက ပြုစားစီရင်လိုက်၍ စသည်ဖြင့် ပိုးမွှားကူးစက်သည့်ရောဂါများကို အထင်လွဲမိတတ်ကြသည်။ ယခု ကိုဗစ်ခေတ်တွင်လည်း တွေ့ရပြန်ပါပြီ။
အနှစ် ၂၀ ခန့် ကြာခဲ့အပြီးတွင် ကမ္ဘာကြီး ဘာတွေများ တိုးတက်လာသနည်း။ မြန်မာနိုင်ငံ ဘယ်လိုတွေပြောင်းလဲသွားသနည်း။ ကိုယ့်နိုင်ငံက ပညာရေး အားနည်းနေသေးသည်ဟူ၍ စိတ်အားငယ်ချိန်တွင် မြန်မာပြည်နေ အမေရိကန် အမျိုးသမီးတဦးက ရင်ဖွင့်သည်။ သူက အမေရိကားမှ သူ့မိသားစုကို အတော်စိတ်ပျက်နေသည်။ သူ့မိသားစုဝင် ပညာတတ်၊ လူလတ်တန်းစားများက အမေရိကန်နိုင်ငံရေး အကွဲအပြဲ နောက်သို့လိုက်ပြီး လက်ရှိသမ္မတကို ထောက်ခံသည်ဟုဆိုကာ နှာခေါင်းစည်းမတပ်ကြ၊ လူချင်းလည်းမခွာကြ၊ သူက သူ့မိသားစုဓာတ်ပုံကို ထုတ်ပြသည်။ ပူးကပ်လျက် သား နှာခေါင်းစည်း မျက်နှာဖုံးမတပ်ထားသော လူ ၁၀ ယောက်ပုံ။ ထိုအထဲတွင် ပန်းနာဝေဒနာရှင် သုံးဦး၊ နာတာရှည် အဆုတ်ပိတ်ဆို့ရောဂါရှိသူ တဦး၊ အဆုတ်လေအိပ်များ အမာရွတ်တက်လာသည့်ရောဂါသမားက နှစ်ဦး ပါသည်တဲ့။ သည်လူတွေ ကိုဗစ်ထိလို့ကတော့ဖြင့် မတွေးရဲစရာပင်။ သို့စဉ်လျက် နိုင်ငံရေး ယုံကြည်ချက်ကြောင့်လား၊ ပုဂ္ဂိုလ်ရေးကြည်ညိုမှု လွန်ကဲ၍လား၊ အရွဲ့တိုက်ခြင်းလား၊ သင်ခဲ့ရမည့်၊ ဖတ်ခဲ့ဖူးမည့် “ရောဂါပိုးမွှားသီအိုရီ”ကို “ဝဲ”ပစ်လိုက်ကာ မလိုအပ်၊ မဆီလျော်သည့် အန္တရာယ်ကို လက်ယပ် ခေါ်နေကြတော့သည်။
“ရှင်တို့ နိုင်ငံသားတွေချည်းပဲ ရောဂါပိုးအကြောင်းကို နားမလည်တာ မဟုတ်ဘူးနော်”ဟု သူက ညည်းညူရှာသည်။
အချိန်၊ နေရာ၊ လူမှုနောက်ခံ ကွာခြားနေသော်လည်း (အခြေခံသဘောတရားကို) လက်မခံ နားမလည်ကြ၊ (လမ်းညွှန်သည်များကို) နားမထောင်ကြသည်များ ရှိနေ၊ တွေ့နေရဆဲပင်။ သင်ခန်းစာ တရပ်တော့ ရလိုက်သည်။ လူတွေအားလုံး ပြောင်းလဲတိုးတက်ဖို့ အလုပ်များစွာ ကာလရှည်လုပ်ရမည်။ သို့တိုင်အောင် ကျန်ခဲ့သေးသူများ၊ ကျန်ရစ်နေသေးသူများ ရှိနေဦးမည်။ အခြားကိစ္စရပ်များတွင်လည်း ကျန်နေခဲ့သူ မရှိရလေအောင် လုပ်ဆောင်ပေးရန် အရေးကြီးသည်ဆိုသော်လည်း ကူးစက်ရောဂါ ရှုထောင့်မှကြည့်လျှင် ပိုမိုသိသာသော အချက်တချက်မှာ လူတိုင်း အန္တရာယ်ကင်း၊ လူတိုင်း ကူးစက်ရောဂါကင်းကြပါမှသာ အားလုံးအန္တရာယ်ကင်းမည်ဆိုသည့် အချက်ပင်ဖြစ်ပါ သည်။ တနိုင်ငံ၊ တဒေသ၊ လူတစုတွင် ကူးစက် ရောဂါတမျိုး ကျန်နေလျှင် အချိန်မရွေး တကမ္ဘာလုံးသို့ ရောဂါ ပြန်လည်ပျံ့နှံ့နိုင်သောကြောင့် ဖြစ်သည်။ ပိုလီယို အကြောသေရောဂါ အာဖဂန်နစ္စတန်၊ ပါကစ္စတန်နှင့် နိုင်ဂျီးရီးယား သုံးနိုင်ငံတွင် ယခုတိုင် ကျန်ရှိနေသည့်အတွက် ကမ္ဘာ့နိုင်ငံ အားလုံး အန္တရာယ်ရှိနေဆဲ ဖြစ်ရခြင်းက သာဓကပါ။
ဘယ်သူ့ကြောင့်လဲ
အေအိုင်ဒီအက်စ် သမိုင်းကြောင်းက ပေးထားခဲ့သော သင်ခန်းစာများထဲမှ မှတ်သားလောက်သည့် နောက်တခု ရှိပါသေးသည်။ ၁၉၉၀ ပြည့်လွန်နှစ်များ၌ မြန်မာ့နယ်စပ်တွင် ဆိုင်းဘုတ်များ စိုက်ထူခဲ့ဖူးသည်။ “အေအိုင်ဒီအက်စ်ရောဂါသည် မိမိတို့ နိုင်ငံမှ စတင်ဖြစ်ပွားသော ရောဂါမဟုတ်ပါ။ အပျော်အပါးလုပ်ငန်းရှိသော နိုင်ငံများမှလာသော ရောဂါဖြစ်သည်… ” ထိုစာသား အစချီထားသည့် ပညာပေးဆိုင်းဘုတ်များ ဖြစ်၏။ မည်သည့်နိုင်ငံကိုဆိုလိုကြောင်း လူတိုင်းသိကြပါသည်။ သူတပါးကို လက်ညိုး ထိုးရသည့်နှစ် များစွာမကြာလိုက်ပါ။ အိမ်နီးချင်းနိုင်ငံများက မြန်မာကို ပြန်၍ပင် အပြစ်တင်လာရသည့် အခြေဆိုက်ခဲ့သည်။ ထိုနိုင်ငံများတွင် အေအိုင်ဒီအက်စ်ရောဂါကို ပွင့်လင်းလက်တွေ့ကျစွာ ကိုင်တွယ်၍ အတော်ထိန်းချုပ်နိုင်ခဲ့သော်လည်း မြန်မာဘက်တွင် ရောဂါဖြစ်ပွားမှုက ပိုများလာကာ ထိုနိုင်ငံများသို့ပင် ပြန်လည်ကူးစက်နေခဲ့ သောကြောင့် ဖြစ်သည်။ အိမ်နီးချင်းနိုင်ငံကြီးကဆိုလျှင် သူ့ထံရောက်ရှိလာသော မြန်မာအရာရှိကြီးများကို ဆူပူကြိမ်းမောင်း အပြစ်တင်ခဲ့ဖူးသည်။ “ခင်ဗျားတို့ သေချာမလုပ်လို့ ကျုပ်တို့ဆီ လာကူးနေတယ်” ဟုဆို၏။ နောင်တွင် ထိုသို့ အပြစ်တင်ခြင်းထက် သူ့ကို ကိုယ်ကူညီ၊ ကိုယ့်ကို သူပံ့ပိုးကြမှသာ ဤရောဂါကို ထိန်းနိုင်မည်ဖြစ်ကြောင်း နားလည်လာရသည်။ အေအိုင်ဒီအက်စ် ကာကွယ်ကုသရေးမှာ နိုင်ငံအများပူးပေါင်းမှ၊ လူထုအမျိုးမျိုး စည်းလုံးညီညွတ်ပါမှ အောင်မြင်သည်မှာလည်း သက်သေပြပြီးဖြစ် သည်။
ယခုလည်း ခပ်ဆင်ဆင်အဖြစ်များ ကြုံနေပြန်ပါသည်။ ကိုဗစ်-၁၉ရောဂါ ဖြစ်စေသည့် “ဆားစ်ကိုဗီ-တူး” ကိုရိုနာဗိုင်းရပ်စ်ကို အမေရိကန်ခေါင်းဆောင်က “တရုတ်ဗိုင်းရပ်စ်”ဟုခေါ်သည်။ စင်ကာပူကပင် “ဝူဟန်ဗိုင်းရပ်စ်”ဟု သုံးသည်။ တရုတ်ကမူ အမေရိကန် ကာကွယ်ရေးဌာနလုပ်ဗိုင်းရပ်စ်ဟု စွပ်စွဲနေပြန်သည်။ ရောဂါဖြစ်ရခြင်းက သူ့ကြောင့်၊ ကိုယ့်ကြောင့် ငြင်းခုံကြသည်။ ရောဂါပြန့်ပွားခါစက အနောက်နိုင်ငံများတွင် နေထိုင်လျက်ရှိသော တရုတ်လူမျိုးများ၊ တရုတ်ဟုအထင်ခံရသော အာရှသားများ အနှိမ်ခံ၊ ရန်အန္တရာယ်ပြုခံရခြင်းများစွာ ကြုံခဲ့သည်။ မိမိတို့နိုင်ငံတွင်လည်း ဒေသတခု၌ ရောဂါစတင်ပြန့်ပွားလာရာမှ အချင်းချင်း အပြစ်ပြောမှု၊ စွပ်စွဲမှု အနည်းနှင့်အများ ပေါ်ပေါက်လာသည်ကို ကြုံခဲ့ရသည်ပင်။
မဖြေရှင်းနိုင်သည့်၊ ခက်ခဲသော ပြဿနာတရပ်ကို ကြောက်စရာကြုံလာရလျှင် သူတပါးကို အပြစ်တင်တတ်သည်မှာ လူ့သဘာဝ၊ ပြဿနာ မဖြေရှင်းတတ်သူတို့၏ သွေးရူးသွေးတန်း တုံ့ပြန်မှုများဟု ရှုတ်ချနိုင်သော်လည်း ယင်းသို့ အပြစ်တင်၊ လွှဲချမှုများသည် သမိုင်းတွင် ထပ်၍ထပ်၍ လာနေပေဦးမည်။ အပြစ်တင်ခြင်း၊ စွပ်စွဲခြင်းများက ပူးပေါင်းဆောင်ရွက်မှုများကို ဟန့်တား၊ အားနည်းစေတတ်သည်။ လူ့သဘာဝကို သိရှိနားလည်ပြီး ကိုင်တွယ်ဖြေရှင်းရန်မှာ လူအားလုံး၊ အထူးသဖြင့် လုပ်ကိုင် ဆောင်ရွက်ပိုင်ခွင့်ရှိသူများ၏ တာဝန်ဖြစ်သည်။ ကမ္ဘာ့နိုင်ငံအချင်းချင်း မညီညွတ်ကြလျှင် ယခု ကိုဗစ်-၁၉ကို ထိန်းချုပ်နိုင်ရန် ပိုမိုခက်ခဲ၊ ကြာမြင့်နိုင်ပါသည်။ ကိုဗစ် ကာကွယ်ဆေး ပေါ်ပေါက်လာခဲ့လျှင်ပင် နိုင်ငံအားလုံးမှ လူအများစုကို ထိုးပေးပြီးမှသာ၊ လူအများစု (၇၀ မှ ၉၀ ရာခိုင်နှုန်း) ရောဂါပြီးကြမှသာ ကမ္ဘာ့လူသားအားလုံး အန္တရာယ်ကင်းကြပေမည်။ “အားလုံး အန္တရာယ်မကင်းသေးသမျှ မည်သူမျှ အန္တရာယ်မကင်းပါ” ဆိုသည့် ဆောင်ပုဒ်သည် အမျိုးသားရေးစိတ်ကြောင့် ဖြစ်ပေါ်လာနိုင်သည့် ကာကွယ်ဆေးလုပွဲ၊ ကာကွယ်ဆေး လက်ဝါးကြီးအုပ်ပွဲများကို ဟန့်တားနိုင်ရန် ပေါ်ပေါက်လာခဲ့ရခြင်း ဖြစ်သည်။
မြေပြင်မှ လူထုအား
ပြီးခဲ့သည့် စက်တင်ဘာ ၁၅ ရက်က ကိုဗစ်ပိုးကူးစက်ခံထားရသူ စုစုပေါင်း စာရင်းဇယားအရ မြန်မာနိုင်ငံသည် အရှေ့တောင်အာရှတွင် ထိုင်းကို ကျော်တက် မြင့်မားလာခဲ့ပါသည်။ မြန်မာတွင် ဖြစ်နှုန်းမြင့်လာသည်သာမက ထိုင်းက ကူးစက်နှုန်းကို ထိန်းချုပ်ထားနိုင်ခြင်းကြောင့်လည်း ဖြစ်သည်။ ထိုင်းက ထိန်းချုပ်နိုင်ခဲ့သည့် အကြောင်းအမျိုးမျိုးရှိသော်လည်း အရေးအကြီးဆုံးတချက်မှာ လူထုအခြေပြု စွယ်စုံသုံး ကျေးလက် ကျန်းမာရေး စေတနာ့ဝန်ထမ်းများ တသန်းကျော် အသင့်ရှိနေခဲ့ခြင်းကြောင့်ဟု ဆိုသည်။ ထိုကျန်းမာရေး စေတနာ့ဝန်ထမ်းများကို သွေးလွန်တုပ်ကွေး နှိမ်နင်းရေး အတွက် ယခင်ကပင် စီစဉ်လေ့ကျင့်ထားခဲ့ရာ ယခု ကိုဗစ်ကာလနှင့် အဆင်သင့် ဖြစ်ခဲ့ရသည်ဟုဆိုသည်။ သွေးလွန်တုပ်ကွေးသာမက အခြားရောဂါများကိုပါ ဝိုင်းဝန်းကူညီနိုင်ရန် အခြေခံသင်တန်း ရရှိထားသည့် ထိုစေတနာ့ဝန်ထမ်းများက လူထု လုပ်ဆောင်ရမည့် ရောဂါကာကွယ်ရေး အပြုအမူများကို ဟောပြောရှင်းပြပေးနိုင်သည်၊ လေ့ကျင့် ကြီးကြပ်ပေးနိုင်သည်။ မိမိ၏ရပ်ရွာတွင်း မည်သူ ကူးစက်ခံရနိုင်သည်၊ မည်သည့်လူသစ် ရောက်လာသည်၊ မည်သူ့ကို ဓာတ်ခွဲစမ်းသပ်ရမည်၊ မည်သူများ ထိတွေ့မှုရှိ၍ မည်သို့ ထိန်းချုပ်ကန့်သတ်မည် ဆိုသည်များကို ရပ်ရွာနှင့် သဟဇာတဖြစ်ဖြစ်၊ ရပ်ရွာ အကြောင်း အကင်းပါးနားလည်စွာဖြင့် ရပ်ရွာလူထု၏ လက်ခံယုံကြည်မှုနှင့် အောင်မြင်စွာ ဆောင်ရွက်နိုင်ခဲ့သည်။ နိုင်ငံ့ဂုဏ်တက်အောင် ပိုပိုသာသာတင်ပြခြင်း ဖြစ်နိုင်သော်လည်း ယုတ္တိတန်လှသည်ကိုတော့ လက်ခံရပေမည်။
နှိုင်းယှဉ်ရလျှင် မြန်မာနိုင်ငံတွင်လည်း စေတနာ့ဝန်ထမ်းပုဂ္ဂိုလ်များ အများအပြား ရှိနေသည်မှာ၊ ကိုဗစ်ကိစ္စ ဝိုင်းဝန်းရံ ထပ်မံထွက်ပေါ်လာကြသည်မှာ မှန်သော်လည်း ကျန်းမာရေးပညာအခြေခံဖြင့် ကြိုတင်သင်ကြား လေ့ကျင့်ထားပြီးသားသူများ၊ စနစ် တစုံတရာဖြင့် စီမံခန့်ခွဲမှု အတွင်းရှိနေသူများလောက်တော့ ခရီးပေါက်မည် မဟုတ်ပါ။ မြန်မာနိုင်ငံတွင် လူထုအခြေပြု ကျန်းမာရေးလုပ်သားများ အမျိုးမျိုးကို စုစည်းရန်၊ စွမ်းရည်မြှင့်ရန် အစီအစဉ်များ ရေးဆွဲလျက်ရှိစဉ် ယခုကပ်ရောဂါ ကျရောက်လာခဲ့ခြင်း ဖြစ်သည်။
အမှန်တွင် လူထုကိုယ်တိုင်၏ စွမ်းရည်၊ အထူးသဖြင့် သက်ဆိုင်ရာ လူထုရပ်ရွာအတွင်း အခြေပြုနေထိုင်သည့် လူထုနှင့်ဘဝတူ စေတနာ့ဝန်ထမ်းများ၏ ထိရောက်မှုကို အိပ်ချ်အိုင်ဗီကြောင့် ကမ္ဘာကြီးက သိထားခဲ့ပြီးဖြစ်သည်။ နောင်တွင် “အေအိုင်ဒီအက်စ်”ဟု ခေါ်မည့် ရောဂါသစ်တမျိုးကို ၁၉၈၁ ခုနှစ်တွင် စတင် သတိထားမိခဲ့သည်။ နောင်တွင် “အိပ်ချ်အိုင်ဗီ”ခေါ်ကြမည့် ဗိုင်းရပ်စ်ပိုးကြောင့်ဖြစ်ရသည်ဟု ၁၉၈၃ ခုနှစ်တွင် သိလာခဲ့သည်။ အစပိုင်းတွင် ကူးစက်ရောဂါကိုထိန်းချုပ်ရန် ကျန်းမာရေးပညာ နှင့် ဆေးသိပ္ပံကိစ္စများကို ဇောင်းပေးခဲ့ကြသည်။ ပိုးကို ထိန်းချုပ်နိုင်သည့် အာနိသင်ရှိသော ပထမဆုံး ဆေးအမျိုးအစား ဇိုက်ဒိုဗျူဒင်းကို ၁၉၈၆ ခုနှစ်တွင် စတင် စမ်းသပ်သုံးစွဲနိုင်ခဲ့သည်။ ဆေးမျိုးစုံ တွဲဖက်ပေးခြင်းဖြင့် အသက်ရှည်ရှည် နေသွားရစေမည့် ကုထုံးကို ၁၉၉၆ ခုနှစ်တွင် ရရှိနိုင်လာခဲ့သည်။ ဆေးပညာနှင့် ကပ်ရောဂါများ၏သမိုင်းတွင် ရောဂါတမျိုးကို စတင်တွေ့ရှိချိန်မှ ရောဂါ၏အကြောင်းရင်းကို ပိုးဖြစ်ကြောင်း သိရှိလာခြင်း၊ ထိုပိုးကိုရှာဖွေတွေ့ရှိခြင်း၊ ဆေးဝါး စတင်ပေါ်ပေါက်ခြင်း၊ နာတာရှည် သက်တမ်းပြည့် နေနိုင်စေမည့်ကုထုံးရှိလာမှု ကာလများ အတိုဆုံး၊ အလျင်မြန်ဆုံး ဖြစ်ခဲ့သည်။ ဆေးသိပ္ပံပညာ၏ တိုးတက်မှုပြယုဂ်ဟုပင် ဆိုနိုင်ပါမည်။ သို့သော် ပြောစရာတခုတော့ရှိသည်။ ရောဂါပိုးကို စတင်တွေ့ရှိခဲ့ပြီး နောင် နှစ် ၄၀ နီးပါး ကြာမြင့်လာသည့် ယခုချိန်တိုင် ကာကွယ်ဆေး မပေါ်ပေါက်နိုင်သေးခြင်းပင်။ မည်သို့ပင်ဆိုစေ အေအိုင်ဒီအက်စ်ရောဂါ ကာကွယ်ရေးနှင့် ကုသရေးလုပ်ငန်းများ အစပိုင်းတွင် မှန်းသလောက် ခရီးမပေါက်ဖြစ်ခဲ့သည်။ ဆရာဝန်၊ သူနာပြုနှင့် အာဏာပိုင်၊ ဌာနဆိုင်ရာများသာ ဦးစီးဆောင်ရွက်သည့် စီမံချက်များသည် မြေပြင်ပေါ်တွင် ထင်သလောက် အာနိသင်အပြည့်မပြဘဲ ရှိခဲ့သည်။ အမျိုးသားချင်း လိင်တူ စုံမက်နှစ်သက်သူ၊ မူးယစ်ဆေးထိုးသူနှင့် ပြည့်တန်ဆာ စသော အိပ်ချ်အိုင်ဗီဒဏ် ခါးစည်းခံရသည့်လူထုများသည် နဂိုကပင် လူအများ အထင်လွဲခံရသော၊ အနှိပ်ကွပ်ခံရသော အုပ်စုများဖြစ်၍ ကျန်းမာရေးဝန်ထမ်း၊ အစိုးရဝန်ထမ်းများထံ သွားရောက်ရန်ပင် မရဲ ဖြစ်နေကြသည်။ သူတို့အကြောင်း၊ သူတို့ဘဝကို ဌာနဆိုင်ရာများ၊ မူဝါဒချသူများက သေချာ နားမလည်နိုင်သလို၊ သူတို့ကလည်း ဝန်ဆောင်မှုများ လာမယူရဲကြသည်လည်း ရှိသည်။ ယင်းနောက်တွင်တော့ ထိုပုဂ္ဂိုလ် အုပ်စုမျိုးများထဲမှ အချို့ကို ခေါ်ယူသင်ကြားလေ့ကျင့်ပေးပြီး စီမံချက်များ အကောင်အထည်ဖော်ရန်၊ အချင်းချင်း ဝန်ဆောင်မှုပေးနိုင်ရန် စီစဉ်ပေးလိုက်သည့်အခါမှ လုပ်ငန်းများ ပိုမိုထိရောက်အောင်မြင်လာသည်ကို တွေ့လာသိလာကြသည်။
သို့ဖြင့် ဆက်တိုက် ဆောင်ရွက်လာသည့် သုတေသနများကပေးသော အသိအမြင်ကို တဖြည်းဖြည်း လက်ခံ အသုံးပြုလာခဲ့ကြသည်။ ရောဂါကာကွယ်ရေး ကုသရေးများတွင် လူထုအခြေပြု အဖွဲ့အစည်းများ၊ လူထုတွင်းမှ ဘဝတူ၊ အခြေခံတူသူများကို စည်းရုံးလေ့ကျင့် သင်ကြားပေးခြင်း၊ သူတို့၏ လုပ်ကိုင်ဆောင်ရွက်နိုင်စွမ်းများ မြင့်မားလာအောင် စီစဉ်ပံ့ပိုးပေးခြင်းများက ဆေးသိပ္ပံ၏ ထိရောက်မှုကို ပိုမို အသက်ဝင်စေနိုင်ခဲ့ကြောင်း အခိုင်အမာ တွေ့ရှိလာခဲ့ပြီး ဖြစ်သည်။ အေအိုင်ဒီအက်စ်ကို ဆေးဝါးများဖြင့် ထိရောက်စွာ ချိုးနှိမ်ထားနိုင်သည့် ခေတ်တွင် လူထုတွင်း ပံ့ပိုးကူညီသူများ၏ အခန်းကဏ္ဍမှာ ပို၍ပင် အရေးကြီးလာရသည်။ အိပ်ချ်အိုင်ဗီပိုး ရှိထားသူများအနေဖြင့် ဆေးဝါးများကို တသက်လုံး မှန်မှန် သောက်သုံးသွားနိုင်ရေးအတွက် လူထုတွင်းပံ့ပိုးမှုကို ဆေးသိပ္ပံ၏ အရေးပါမှုနှင့် တန်းတူ အသိအမှတ်ပြုလာခဲ့ကြသည်။ ထို့အတွက်ကြောင့်ပင် ကမ္ဘာ့နိုင်ငံအများတွင် အေအိုင်ဒီအက်စ်၊ တီဘီနှင့် ငှက်ဖျားရောဂါများ တိုက်ဖျက်ရေးအတွက် ထူထောင်ထားခဲ့သော ကမ္ဘာ့ရန်ပုံငွေ (Global Fund to Fight AIDS, TB and Malaria) က လိုအပ်သည့် နိုင်ငံများအတွက် ရန်ပုံငွေချပေးပံ့ပိုးရာတွင် လူထုအခြေပြုအဖွဲ့များ၊ လူထုကိုယ်တိုင် ဝန်ဆောင်မှုပေးခြင်းများ၊ လူထုအခြေပြုစနစ်များ အားရှိလာစေရေး (Community System Strengthening) အတွက် သီးသန့်ဖယ်ထားကာ မပါမဖြစ်၊ မထည့်မဖြစ် သတ်မှတ်ပေးလာခြင်းဖြစ်သည်။
ကိုဗစ်-၁၉ကပ်ရောဂါကို ကိုင်တွယ်ရာတွင်လည်း ထိုသဘောသဘာဝက စောစီးစွာ သိသာခဲ့ပါသည်။ မကြုံစဖူး ရောဂါ၏တိုးပွားလာသည့် ကူးစက်ခံရသူများကို သီးခြားထား (Isolation) ကုသစောင့်ရှောက်ပေးရေး၊ ထိုသူတို့နှင့် ထိတွေ့ဆက်စပ်ပြီး ဆပွားတိုးတက်လာသော ကူးစက်ခံရနိုင်သူများကို ကွာရန်တင်း (Quarantine) ထားရှိရေးများကို စီစဉ်ဆောင်ရွက်ရန်မှာ ကျန်းမာရေးဌာနသာမက၊ ဆက်စပ်ဌာနများပင် ဝိုင်းကူစေဦးတော့ မနိုင်နင်းမည့်ကိစ္စ ဖြစ်လာပါသည်။ ထိုအခါ လူထုတွင်းမှ စေတနာ့ဝန်ထမ်းများ၊ လူထုလူတန်းစားအဖွဲ့အစည်းများ၊ အလှူ့ရှင်များ မလွဲမသွေ ပါဝင်ကူညီ ဆောင်ရွက်လာကြရမည်သာဖြစ်သည်။ လူထုအနေဖြင့် လိုက်နာကြရမည့် ယနေ့တွင် ဖန်တရာတေနေပြီဖြစ်သော “နှာခေါင်းစည်းတပ်ပါ၊ လူလူချင်း ခြောက်ပေခွာနေပါ၊ လက်ဆေးပါ၊ လုံပိတ်လှောင်သောနေရာတွင် မနေပါနှင့်၊ လူစုလူဝေးမလုပ်ပါနှင့်” ဆိုသည့် အမှာစကားများကို အထပ်ထပ်ပြောပေးရန်၊ သင်ပေးရန်၊ စောင့်ကြည့် ထိန်းကျောင်းပေးရန်ဆိုသည့် ရောဂါကာကွယ်ရေးလမ်းစဉ်များကိုလည်း သက်ဆိုင်သည့် လူထုတွင်း အချင်းချင်း ဆောင်ရွက်ပေးကြခြင်းက ပိုမိုထိရောက်ပါမည်။ ထို့ကြောင့် လူထု၏ ဝိုင်းဝန်းကူညီ ဆောင်ရွက်မှုသည် ကိုဗစ်တွင် အရေးပါသော စွမ်းအားတရပ် အဖြစ် အသိအမှတ်ပြု သုံးစွဲလာရသည်။
မြန်မာနိုင်ငံအစိုးရက ရေးဆွဲထုတ်ပြန်ခဲ့သည့် “အားလုံး တပေါင်းတည်း ကျော်လွှားခြင်း – Covid-19 စီးပွားရေးထိခိုက်မှုသက်သာရေး စီမံချက်”တွင်လည်း ပန်းတိုင် ၆.၁.၁(ခ) နှင့် ၆.၁.၄(က) တို့တွင် ကျန်းမာရေးဝန်ထမ်းများသာမက စေတနာ့ ဝန်ထမ်းများကိုပါ ခန့်ထားအသုံးပြုရန်နှင့် ကျွမ်းကျင်မှုတိုးမြင့်အောင် စီစဉ်ပေးရန်များ တိတိပပ ထည့်သွင်းထားသည်ကို တွေ့နိုင်သည်။ မည်မျှကြာဦးမည် မသေချာသော ကိုဗစ်တိုက်ပွဲအတွက်သာမက ပုံမှန်သစ် (New Normal) ကျန်းမာရေးစနစ်တွင် ထို ပုဂ္ဂိုလ်တို့၏ အရေးပါနိုင်ပုံကို မှန်းဆ ပြင်ဆင်နိုင်ပါက ပိုမို အကျိုးများနိုင်ပါမည်။
အကောင်းဆုံးစံနှင့် လက်တွေ့
အေအိုင်ဒီအက်စ် ရောဂါစတင်ပြန့်ပွားလာစဉ်က အုပ်ချုပ်သူများ၊ မူဝါဒချမှတ်သူများ၊ ဆေးပညာရှင်များ အတော်များများက စေတနာကောင်းဖြင့် ရိုးသားစွာဖြစ်စေ၊ နဂို ရွံမုန်းစိတ်ကြောင့်ဖြစ်စေ၊ အမျိုးမျိုး စဉ်းစားခဲ့ကြပုံများ ရှိခဲ့သည်။ ဤရောဂါသည် သဘာဝနှင့်ဆန့်ကျင်သော လိင်တူဆက်ဆံခြင်း၊ လိင်အပျော်အပါး လိုက်စားခြင်း၊ မူးယစ်ဆေးသုံးခြင်း၊ ခန္ဓာကိုယ်ကိုရင်း၍ စီးပွားရှာခြင်း စသည့် အန္တရာယ်ရှိသည့် အပြုအမူများကြောင့် ဖြစ်ရသဖြင့် ထိုအပြုအမူများ လုံးဝ ပပျောက်စေရေး ဆောငရွက်ရမည်၊ ပြုပြင်ပစ်ရမည်ဟု စံအမြင့်ဆုံးသတ်မှတ် စဉ်းစားခဲ့ဖူးသည်။ သည်လူတွေ သေကုန်လည်း အေးသည်ဟု စဉ်းစားခဲ့ပုံမျိုးမှသည်၊ သူတို့၏အမူအကျင့်များကို စိတ်ရှည်ရှည်ဖြင့် လုံးဝပြောင်းလဲပစ်ရမည်ဟု ဆိုသည်မျိုးလည်း ပါသည်။ ထိုတွေးဆ ခံယူချက်များဖြင့် အတော်ကြာ လုပ်ဆောင်လာခဲ့ပြီးနောက် ထင်တိုင်း မပေါက်သည့်အခါတွင် သတ်မှတ်စဉ်းစားသည့်စံကို ပြောင်းလဲလိုက်ကြရသည်။ လိင်တူ ဆက်ဆံသည်မှာ ပုဂ္ဂိုလ်တဦးချင်းစီ၏ သဘာဝ၊ မူးယစ်ဆေးစွဲလမ်းခြင်းသည် ရပ်ဆိုင်းရခက်တတ်သည်၊ ပြည့်တန်ဆာလုပ်ငန်းလုပ်ရခြင်းမှာ ဘဝအခြေအနေကြောင့်ဖြစ်သည်ဆိုသော အမြင်များ ရှိလာပြီးနောက်တွင်မူ အန္တရာယ်လျော့ပါးရေး (Harm Reduction) ဆိုသည့် သဘောတရားကို အသုံးချလာခဲ့ကြရသည်။ “အ္တရာယ်လျော့ပါးရေး” အမြင်အရဆိုလျှင် လူတို့၏ဘဝတွင် အန္တရာယ်အမျိုးမျိုးရှိနိုင်သည်။ လူအများစု ဆောင်ရွက်လုပ်ကိုင် သွားလာမှုမျိုးဖြင့်ပင် (“ပုံမှန်”ဖြင့်ပင်)အန္တရာယ်က ကျရောက်နိုင်သည်။ လူ တယောက်နှင့်တယောက် ဘဝအခြေအနေ၊ ရွေးချယ်နှစ်သက်မှုတို့ပေါ် မူတည်ပြီး အန္တရာယ်အနည်းအများ ကွာနိုင်သည်။ အန္တရာယ်ကြောက်၍ အားလုံးကို ရှောင်ရှားပြီး လုံးဝ မလုပ်ကိုင်ဘဲနေရန် အခါခပ်သိမ်းမဖြစ်နိုင်ပါ။ ထို့ကြောင့်အန္တရာယ်နှင့် ကြုံနေကြရမည့် လူတို့၏ဘဝတွင် တတ်နိုင်သမျှ အန္တရာယ်နည်းပါးစေရေးကို ဦးစားပေးရမည် ဟု စဉ်းစားရှုမြင်ပုံမျိုးဖြစ်သည်။ မူးယစ်ဆေသုံးစွဲသူများ အန္တရာယ်လျော့နည်းရေး ကျန်းမာရေးများအတွက် စတင်သုံးခဲ့သည့်မူ ဖြစ်သော်လည်း၊ အေအိုင်ဒီအက်စ်ရောဂါ ကာကွယ်ရေးလုပ်ငန်းတွင် အခြားလူထုများအတွက်လည်း အသုံးတည့်နိုင်သည်။
ယနေ့ ကိုဗစ်ခေတ်တွင်ကော။ လက်ရှိမြန်မာနိုင်ငံတွင် ကိုဗစ်ကျေးဇူးဖြင့် လူထု၏ အင်္ဂလိပ်စာ တိုးတက်လာလျက်ရှိရာ ကွန်ဖိုင်းမင့် (Confinement)၊ မီတီဂေးရှင်း (Mitigation) စသော ဝေါဟာရများလည်း ယခုတလော ရုတ်ခြည်း အသုံးတွင်လာခဲ့ပြန်သည်။ ကပ်ရောဂါ ကိုင်တွယ်ဖြေရှင်းခြင်းလုပ်ငန်းတွင် ကပ်ရောဂါတခု၏ ပေါ်ပေါက်ဖြစ်ပွားမှု အဆင့်ပေါ် မူတည်ပြီး ကိုင်တွယ်ဖြေရှင်းရသည့်ပုံစံလည်း ကွာခြားသည်။ ရောဂါက (၁) စတင်ဝင်ရောက်၊ (၂) အနီးအနားပြန့်ပွား၊ (၃) ကျယ်ပြန့်စွာကူးစက်၊ (၄) ကူးစက်မှု ပြန်လည်လျော့နည်းဟူသည့် အဆင့်များရှိကြပြီး ကိုင်တွယ်ဆောင်ရွက်ရာတွင်လည်း (၁) ခန့်မှန်းကြိုတွက်ခြင်း၊ (၂) စောစီးစွာသိရှိအောင် ဆောင်ရွက်ခြင်း၊ (၃) အုပ်မိအောင် ထိန်းသိမ်းခြင်း၊ (၄) ထိန်းသိမ်းရင်းနှင့် အထိမနာအောင် စီမံခြင်းနှင့် (၅) ပပျောက်ရေးဆောင်ရွက်ခြင်း ဆိုသည့် အဆင့်များအတိုင်း လုပ်ကိုင်ကြရသည်။ အုပ်မိအောင် ထိန်းသိမ်းခြင်းကို “ကွန်ဖိုင်းမင့်”ဟုခေါ်ကာ အထိမနာအောင် စီမံခြင်းကို “မီတီဂေးရှင်း”ဟု သုံးသည်။ လက်ရှိ စီမံဆောင်ရွက်သူများက “ကွန်ဖိုင်းမင့်”ကို ရေကုန်ရေခန်း ကြိုးပမ်းနေသည်။ ဘေးမှ ဝေဖန်သူတချို့က တော်ပါတော့၊ “မီတီဂေးရှင်း”ကိုသာ ဆောင်ရွက်ပါတော့ဟု ဆိုကြသည်။ အုပ်မိအောင်ဆောင်ရွက်ခြင်းက ပင်ပန်းခက်ခဲသည်။ လူအားများစွာစိုက်ရသည်။ သို့သော် အောင်မြင်လိုက်ပါကလည်း များစွာ အကျိုးရှိလှသည်။ မြန်မာနိုင်ငံတွင် ပထမ”လှိုင်း”တုန်းက “ကွန်ဖိုင်းမင့်”လုပ်ငန်း အတိုင်းအတာတခုထိ အောင်မြင်ခဲ့သည့်အတွက် လူထုဘက်က အပေါ့လွန်သည့် အဆင့်ပင် ရောက်ခဲ့ကြသေးသည်ပဲ။ ယခု ကြိုးစားဆောင်ရွက်နေသည့် စီမံခန့်ခွဲသူများကို လေးစားရသလို ဝေဖန်သူတချို့၏ လက်တွေ့ကျသော ထောက်ပြချက်ကိုလည်း လျစ်လျူမရှုနိုင်ပါ။ အေအိုင်ဒီအက်စ်တုန်းက အသုံးပြုခဲ့လိုက်ရသော “အန္တရာယ်လျောပါးရေး”မူကိုလည်း အမှတ်ရမိသည်။
ယခုအချိန်တွင် ရှေ့ဆက်သွားရမည့်လမ်းက မကြာမီပင် ပို၍ ထင်ရှားလာပါမည်။ အုပ်မိ၊ ချုပ်မိမည်လား၊ သက်သာလျော့ပါးရေးသာ ဆောင်ရွက်ရတော့မည်လား။ မည်သည့်လမ်းကို သွားရသည်ဖြစ်စေ လူထုပူးပေါင်းဆောင်ရွက်မှုက အစိုးရ၏ စီမံခန့်ခွဲမှု၊ ကျန်းမာရေးပညာရှင်များ၏ ဝန်ဆောင်ကြိုးပမ်းမှုများ နည်းတူ၊ ဆတူ အရေးပါနေဦးမည်သာ ဖြစ်ပါသည်။ အန္တရာယ်ကင်းပြီး၊ ထိရောက်သော ကာကွယ်ဆေးများ ပေါ်ပေါက်လာပြီး၊ ပြည်သူအများရရှိနိုင်သည့် အချိန်ရောက်ခဲ့လျှင်လည်း လူထု၏ ပါဝင်ကူညီမှု၊ ပူးပေါင်းဆောင်ရွက်မှု၊ အချင်းချင်းရိုင်းပင်းမှုများ မပါဘဲ မည်သည့် အောင်မြင်မှု၊ လုံခြုံအန္တရာယ်ကင်းမှုကိုမျှ မရရှိနိုင်မည်မှာ အသေအချာဖြစ်သည်။
လူသားအားလုံးကို ခြိမ်းခြောက်၊ ဒုက္ခပေးခဲ့သည့် ကမ္ဘာ့ကပ်ရောဂါ အမျိုးမျိုးရှိခဲ့သည်။ ထိုအထဲတွင် မတူသလိုလိုနှင့်ဆင်သော ကပ်ရောဂါနှစ်ခုမှာ အေအိုင်ဒီအက်စ် နှင့် ကိုဗစ်တို့ဖြစ်မည်။ ရောဂါကူးစက်ပုံ၊ ခံစားရသည့်ကာလ၊ ကုသပုံ၊ ကာကွယ်ဆေး အခြေအနေတို့ မတူကြသော်လည်း ကပ်ရောဂါကို လူ့အသိုင်းအဝိုင်းက တုံ့ပြန်ကြပုံ၊ အခက်အခဲကြုံရပုံ၊ အသုံးပြုရသည့် ယန္တရားစနစ်များ၊ ဆုံးဖြတ်ရပုံများမှာ ကွက်တိ မတူလျှင်သော်မှ သင်ခန်းစာယူစရာ အများအပြား ရှိနေပါသည်။ နောင်ကိုလည်း ကပ်ရောဂါကြီးများ ပေါ်ထွက်နေဦးမည်ဖြစ်ရာ တကြိမ်ထက်တကြိမ် တိုးတက်လာသည့် စွမ်းရည်ဖြင့် ထိန်းသိမ်းကိုင်တွယ်နိုင်အောင် ဆောင်ရွက်သွားကြရမည်သာ ဖြစ်ပါသည်။
ဒေါက်တာစစ်နိုင်သည် Marie Stopes International ၏ မြန်မာနိုင်ငံဆိုင်ရာ ညွှန်ကြားရေးမှူးဖြစ်သည်။

မြန်မာနိုင်ငံက အခုအချိန်မှာ လူပေါင်း ၁ ဒသမ ၇ သန်းကို ကာကွယ်ဆေး ထိုးနှံ ပြီး…

လော့ခ်ဒေါင်းချ ဆောင်ရွက်တဲ့ အခါမှာ ဆင်းရဲတဲ့အိမ်ထောင်စုတွေ၊ အလုပ်အကိုင် ဆုံးရှုံးသွားသူတွေ၊ ချို့တဲ့အားနည်းတဲ့ လူတွေအတွက်လည်း အဓိကစဉ်းစားပေးပြီး ကုစားရေး…

တရုတ်နိုင်ငံဟာ ကာကွယ်ဆေးကို အများကောင်းကျိုးအဖြစ် အသုံးပြုမယ်၊ မြန်မာနိုင်ငံစတဲ့ မိတ်ဖက်နိုင်ငံတွေကို ဦးစားပေးဖြန့်ဝေမယ် ဆိုတာဟာ စေတနာကောင်းရင်တောင် လက်တွေ့…
Discussion about this post